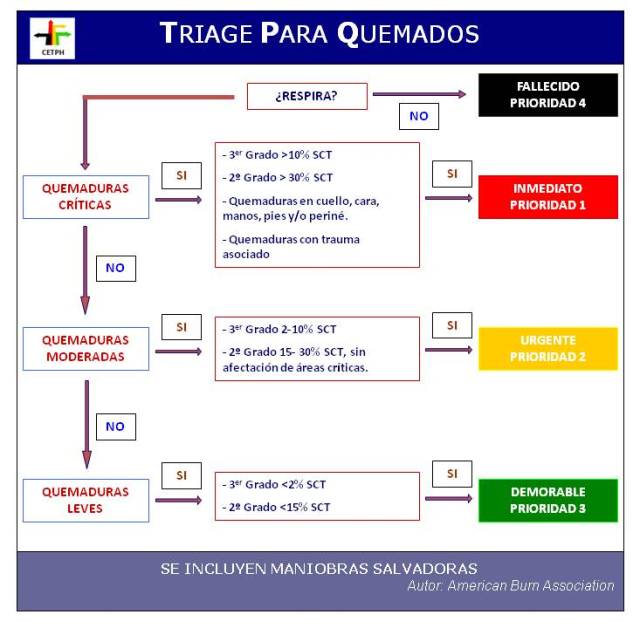
Las pruebas de detección se realizan como parte del proceso de determinar la presencia de cáncer en las personas que no presentan ningún síntoma de la enfermedad. Se pueden usar varias pruebas diferentes para detectar el cáncer colorrectal.
Estas pruebas se pueden dividir en:
- Pruebas que pueden detectar tanto pólipos como cáncer colorrectal: estas pruebas observan la estructura del colon en sí para determinar si hay áreas anormales. Se puede hacer con un endoscopio insertado en el recto o con estudios especiales por imágenes (radiografías). Los pólipos que se encuentran antes de que se transformen en cancerosos pueden ser extirpados, por lo que estas pruebas pueden prevenir el cáncer colorrectal. Debido a esto, se prefieren estas pruebas si están disponibles y si usted está dispuesto a someterse a ellas.
- Pruebas que detectan principalmente cáncer: éstas conllevan pruebas en las heces fecales para saber si hay signos de cáncer. Estas pruebas son menos invasivas y fáciles de realizar, pero la probabilidad de que detecten pólipos es menor.
Estas y otras pruebas también se pueden hacer cuando la persona presenta síntomas de cáncer colorrectal y de otras enfermedades digestivas.
Exámenes que pueden detectar pólipos y cáncer colorrectal
Sigmoidoscopia flexible
Durante este examen, el médico observa parte del colon y el recto con un sigmoidoscopio (es decir, con un tubo iluminado y flexible del grosor aproximado de un dedo y que tiene una pequeña cámara de video en el extremo). Se introduce a través del recto, en la parte inferior del colon. Las imágenes que se obtienen del endoscopio son observadas en un monitor.
Su médico puede usar el sigmoidoscopio para observar el interior del recto y parte del colon con el fin de detectar (y posiblemente extirpar) cualquier anomalía. Debido a que el sigmoidoscopio tiene sólo 60 centímetros (aproximadamente 2 pies) de largo, el médico puede observar todo el recto, pero menos de la mitad del colon con este procedimiento.
Antes del examen: el colon y el recto se tienen que vaciar y limpiar para que su médico pueda observar el revestimiento del colon sigmoide y del recto. Su médico le proporcionará instrucciones específicas para esto. Es posible que le soliciten seguir una alimentación especial (por ejemplo, beber líquidos claros solamente) por un día antes del examen. Además, podrían pedirle que use enemas o que tome un laxante fuerte para limpiar su colon antes del examen. Asegúrese de informar a su médico sobre cualquier medicamento que esté tomando, ya que es posible que necesite cambiar la manera en que lo toma antes del examen.

Durante el examen: por lo general, la sigmoidoscopia dura de 10 a 20 minutos. La mayoría de las personas no necesitan recibir un sedante para este examen, aunque esto puede ser una opción que usted puede dialogar con su médico. El sedante puede hacer que el examen cause menos molestia, pero usted necesitará tiempo para recuperarse. Por lo tanto, necesitará que alguien le acompañe para que le lleve a su casa después de finalizar el examen.
Probablemente a usted le pedirán que se acueste en una camilla sobre el lado izquierdo con las rodillas dobladas hacia el pecho. Es posible que su médico se coloque un guante en su mano para insertar un dedo lubricado dentro del recto y así examinarlo antes de insertar el sigmoidoscopio. El sigmoidoscopio se lubrica para facilitar su introducción en el recto. El endoscopio se puede sentir frío. Es posible que el sigmoidoscopio distienda la pared del colon, lo que puede causar espasmos intestinales o dolor en la región inferior del abdomen. Para que el médico pueda ver mejor las paredes del colon, se pasará aire en el colon sigmoide a través del sigmoidoscopio. Es posible que usted sienta presión y cólicos ligeros en la región inferior del abdomen durante el procedimiento. Para aliviar la molestia que esto produce y los deseos de evacuar, puede ayudarle respirar profunda y lentamente por la boca. Después del examen, cuando el aire salga del colon, se sentirá mejor.
Si se encuentra un pequeño pólipo durante el examen, el médico puede extirparlo con un pequeño instrumento que se pasa a través del endoscopio. El pólipo se enviará al laboratorio para que un patólogo lo examine. Si se encuentra un pólipo precanceroso (un adenoma) o cáncer colorrectal durante el examen, usted necesitará una colonoscopia posteriormente para detectar pólipos o cáncer en el resto del colon.
Posibles complicaciones y efectos secundarios: este examen puede ser algo incómodo debido al aire que se introduce en el colon, pero no debe ser doloroso. Asegúrese de informar a su médico si siente dolor durante el procedimiento. Puede que vea una pequeña cantidad de sangre en su primera evacuación después del examen. Las posibles complicaciones de este procedimiento son el sangrado profuso y la perforación del colon, pero éstas no son comunes.
Colonoscopia
Para este examen, el médico examina el colon y el recto en toda su extensión con un colonoscopio, un tubo delgado y flexible que tiene una fuente de luz y una pequeña cámara de video en el extremo. Consiste básicamente en una versión más larga de un sigmoidoscopio. Se introduce por el ano hacia el recto y el colon. A través del colonoscopio, se pueden pasar instrumentos especiales para hacer una biopsia (muestra) o extirpar cualquier área que se vea sospechosa, como pólipos, de ser necesario.
La colonoscopia se puede llevar a cabo en el departamento de servicios ambulatorios de un hospital, en una clínica o en el consultorio del médico.
Antes del examen: asegúrese que su médico esté enterado de cualquier medicamento que esté tomando, ya que es posible que necesite cambiar la manera en que lo toma antes del examen. El colon y el recto se tienen que vaciar y limpiar para que su médico pueda observar las capas internas durante el examen. Esto se puede hacer de muchas maneras, aunque la más común conlleva tomar de 2 a 4 cuartos de galón de un laxante de tipo salino la noche anterior y la mañana del procedimiento. Esto requerirá que usted pase gran parte de la noche anterior y la mañana del procedimiento en el baño.
Su médico le proporcionará instrucciones específicas. Es importante que usted lea cuidadosamente estas instrucciones unos días antes del procedimiento, ya que necesitará comprar productos especiales y laxantes en una farmacia. Si tiene dudas sobre las instrucciones, llame a la oficina del médico, y discútalas paso a paso con su enfermera.
Puede que también reciba otras instrucciones. Es posible que su médico le pida que deje de comer y que solo beba líquidos claros (agua, jugo de manzana o jugo de uva blanca y cualquier gelatina que no sea roja o púrpura), por al menos un día antes del examen. Por lo general, se puede tomar té o café con azúcar, pero sin leche o crema. Los caldos claros, los refrescos de jengibre, y la mayoría de los refrescos por lo general son permitidos a menos que contengan colorantes rojo o púrpura, lo que se puede confundir con sangre en el colon.
También es probable que le pidan que no coma ni beba nada después de la medianoche anterior al examen. Hable con su médico o enfermera si usted normalmente toma medicamentos en las mañanas. Él o ella le puede indicar lo que debe hacer ese día en relación con sus medicamentos.
Debido a que se utiliza un sedante durante el examen, usted necesitará coordinar con alguien para que le lleve a su casa después del examen (no solo un taxi).
Durante el examen: por lo general, el examen en sí toma unos 30 minutos, pero puede que sea más si se detecta y extirpa un pólipo. Antes de comenzar la colonoscopia, a usted se le administrará un sedante (en una vena) que le hará sentir relajado y soñoliento durante el procedimiento. Para la mayoría de las personas, este medicamento ocasiona que no estén conscientes de lo que está pasando y no puedan recordar el procedimiento después. Usted se despertará después de que finaliza el examen, pero podría no estar completamente despierto sino hasta más tarde en el día.
Para el procedimiento, se le pedirá que se acueste de lado, con las rodillas flexionadas, y se le cubrirá con una sábana. Durante el examen y después de este, se le tomarán la presión arterial, la frecuencia cardiaca y la frecuencia respiratoria.
Su médico puede insertar un dedo cubierto con un guante en el recto para examinarlo antes de insertar el colonoscopio. El colonoscopio se lubrica para facilitar su introducción en el recto. Una vez en el recto, se pasa el colonoscopio hasta que llega al inicio del colon (el ciego). Si usted está despierto, puede sentir deseos de evacuar al introducirse el colonoscopio, o al hacerse ascender hacia el colon. Para aliviar la molestia que esto produce, puede que ayude respirar profunda y lentamente por la boca. El médico inyecta aire al colon a través del colonoscopio para facilitar la visión del revestimiento del colon y el uso de los instrumentos para realizar el examen.
El médico observará las paredes internas del colon conforme retire lentamente el colonoscopio. Si se encuentra un pólipo pequeño, el médico podría extirparlo. Algunos pólipos pequeños pueden en el futuro convertirse en cancerosos. Por esta razón, usualmente se extirpan. Por lo general, esto se hace pasando un bucle o asa de alambre a través del colonoscopio para cortar el pólipo de la pared del colon mediante una corriente eléctrica. Entonces el pólipo se puede enviar al laboratorio para que se analice en un microscopio y ver si tiene áreas que se hayan tornado cancerosas.
Si su médico observa un pólipo o tumor más grande o cualquier otra anomalía, se realizará una biopsia. Para hacer esto, a través del colonoscopio se toma una pequeña porción de tejido. El tejido se examina con un microscopio para determinar si es un cáncer, un crecimiento benigno (no canceroso) o el resultado de una inflamación.
Posibles complicaciones y efectos secundarios: la preparación del intestino antes del examen causa molestias. El examen en sí puede causar molestia, aunque el sedante usualmente alivia esto, y la mayoría de las personas se sienten bien una vez desaparecen los efectos del sedante. Debido a que se bombea aire en el colon durante el examen, algunas personas presentan inflamación abdominal, dolores por gas, o cólicos durante un tiempo después del examen hasta que se expulse el aire.
Algunas personas pueden presentar baja presión sanguínea o cambios en los ritmos cardiacos debido al sedante que se aplica durante el examen, aunque estos efectos usualmente no son graves.
Si se extirpa un pólipo o se realiza una biopsia durante la colonoscopia, podrá notar un poco de sangre en sus excrementos por un día o dos después del examen. El sangrado profuso es poco común, aunque en pocas ocasiones, hay hemorragia grave que requiere tratamiento o que incluso puede ser potencialmente mortal.
La colonoscopia es un procedimiento seguro, pero en pocas ocasiones el colonoscopio puede perforar la pared del colon o del recto. Esto se conoce como una perforación Los síntomas incluyen calambres abdominales intensos, náuseas y vómitos. Esta puede ser una complicación grave (o incluso potencialmente mortal), ya que puede dar lugar a una infección abdominal grave. Puede que sea necesario reparar el orificio con cirugía. Hable con su médico sobre el riesgo de esta complicación.
Enema de bario de doble contraste
A un enema de bario de doble contraste también se le llama enema de bario con contraste de aire. También se le conoce como tránsito gastrointestinal inferior (lower GI series). Éste es básicamente un tipo de radiografía. El sulfato de bario, una sustancia caliza en forma de líquido, y aire se usan para delinear la parte interna del colon y el recto con el fin de determinar con las radiografías si hay áreas anormales. Si se observan áreas sospechosas en este examen, será necesario realizar una colonoscopia para examinarlas más.

Antes del examen: al igual que con la colonoscopia, es muy importante vaciar y limpiar el colon y el recto para que su médico puede observarlos durante el examen. Su médico le dará instrucciones específicas sobre cómo prepararse para el examen. Asegúrese de seguir las instrucciones. Por ejemplo, puede que le pidan que limpie sus intestinos la noche anterior con laxantes, y/o enemas la mañana del examen. Es probable que le pidan que ingiera líquidos claros durante uno o dos días antes del procedimiento. Además, puede que le pidan que evite comer o beber productos lácteos el día antes del examen, y que no coma ni beba nada después de la medianoche anterior al procedimiento.
Durante el examen: el procedimiento toma aproximadamente de 30 a 45 minutos, y no requiere de sedantes. Para este examen, usted se acuesta de lado en una camilla en la sala de radiografías. Luego se inserta un tubo pequeño y flexible en el recto, y se usa el sulfato de bario para llenar parcialmente y abrir el colon. Cuando el colon está aproximadamente medio lleno de bario, se le volteará sobre la mesa de radiografía para que el bario se disperse a través del colon. Luego se bombeará aire en el colon a través del mismo tubo, a fin de que se expanda. Esto puede causar algo de cólicos y molestia, y puede sentir deseos de evacuar.
Entonces se toman las imágenes del revestimiento del colon, lo que le permite al médico identificar pólipos o cánceres. Para que se puedan observar el colon y el recto desde ángulos diferentes en las radiografías, es posible que le pidan que cambie de posiciones.
Si se observan pólipos u otras áreas sospechosas en este examen, usted probablemente necesitará una colonoscopia para extirparlos o examinarlos totalmente.
Posibles complicaciones y efectos secundarios: puede que presente inflamación abdominal o cólicos después del examen, y probablemente sentirá la necesidad de evacuar poco tiempo después del examen. El bario puede causar estreñimiento por algunos días, y es posible que su excremento luzca gris o blanco hasta que el cuerpo elimine el bario. Al inflar el colon con aire, existe un riesgo mínimo de causar daño o perforar el colon, pero se cree que este riesgo es mucho menor con este procedimiento que con la colonoscopia. Al igual que otras pruebas de radiografía, este estudio también puede exponerle a una pequeña cantidad de radiación.
Colonografía con CT (colonoscopia virtual)
Este examen es un tipo avanzado de tomografía computarizada (CT o CAT, por sus siglas en inglés) del colon y el recto. Una CT es un examen radiológico que produce imágenes transversales detalladas de su cuerpo. En vez de tomar una fotografía, como la radiografía regular, la tomografía computarizada toma muchas fotografías al tiempo que un dispositivo rota a su alrededor mientras usted se encuentra acostado en una camilla. Luego, una computadora combina estas fotografías en imágenes de secciones transversales de la parte del cuerpo que se está estudiando.
Para la colonografía por CT, programas especiales de computadora crean dos imágenes radiológicas en dos dimensiones y una vista tridimensional “fly-through” del interior del colon y el recto, lo que permite al médico detectar pólipos o cáncer.
Este examen puede ser usado especialmente para algunas personas que no pueden o no quieren someterse a exámenes más invasivos, como la colonoscopia. Se puede realizar con bastante rapidez y no requiere de un sedante. A pesar de que este examen no es invasivo como la colonoscopia, requiere el mismo tipo de preparación intestinal. Además, se coloca un tubo en el recto (similar al tubo que se usa para el enema de bario) para llenar de aire el colon. Otra posible desventaja consiste en que si se observan pólipos u otras áreas sospechosas en este examen, probablemente aún se necesitará realizar una colonoscopia para extirparlos o examinarlos totalmente.
Antes del examen: para obtener buenas imágenes, es importante que se vacíen el colon y el recto antes del examen de manera que la preparación es similar a la que se usa para una colonoscopia. Es probable que le pidan que ingiera líquidos claros durante uno o 2 días antes del examen. Existen varias maneras de limpiar el colon antes del procedimiento. A menudo, la noche antes del procedimiento, usted toma de 2 a 4 cuartos de galón de un laxante de tipo salino. Esto a menudo conlleva pasar gran parte de la noche antes del procedimiento en el baño. Durante la mañana en la que se realiza el procedimiento, a veces es necesario beber más líquido o aplicar enemas para asegurarse de que los intestinos están vacíos.
Durante el examen: este examen se hace en una sala especial con una tomografía computarizada y toma aproximadamente 10 minutos. Es posible que le pidan que se tome una solución de contraste antes del examen para ayudar a “marcar” cualquier excremento remanente en el colon o el recto, lo que ayuda al médico cuando observa las imágenes. A usted le pedirán que se acueste en una camilla delgada que es parte del explorador CT, y se insertará un tubo pequeño y flexible en el recto. A través del tubo se bombea aire en el colon para expandirlo y así obtener mejores imágenes. Entonces la camilla se desliza hacia el explorador de CT, y a usted le pedirán que aguante la respiración mientras se haga el procedimiento. Puede que se someta a dos estudios: uno mientras usted está acostado sobre su espalda y otro mientras está boca abajo. Cada examen típicamente toma sólo de 10 a 15 segundos.
Posibles complicaciones y efectos secundarios: por lo general, se presentan muy pocos efectos secundarios después de la colonografía por CT. Puede que presente inflamación abdominal o cólicos debido al aire en el colon, pero esto debe desaparecer conforme se elimina el aire del cuerpo. Al inflar el colon con aire, existe un riesgo mínimo de causar daño o perforar el colon, pero se cree que este riesgo es mucho menor con este procedimiento que con la colonoscopia. Al igual que otros tipos de tomografías computarizadas (CT scans), este estudio también puede exponerle a una pequeña cantidad de radiación.
Pruebas que detectan principalmente cáncer colorrectal
Estas pruebas examinan las heces fecales para determinar si hay signos de cáncer. La mayoría de las personas encuentran que estas pruebas son fáciles de hacer, ya que no son invasivas y a menudo se pueden hacer en la casa. Sin embargo, estas pruebas no son tan precisas como las que se describieron para encontrar pólipos. Además, un resultado positivo de una de estas pruebas de detección probablemente requerirá de una prueba más invasiva, como una colonoscopia.
Prueba de sangre oculta en heces basada en guayacol
Una manera de detectar cáncer colorrectal consiste en buscar sangre que no se puede ver a simple vista (sangre oculta) en las heces fecales (excremento). Esta prueba se hace porque a menudo los vasos sanguíneos que se encuentran en la superficie de los pólipos o los cánceres colorrectales son frágiles y se lesionan fácilmente durante el paso del excremento. Los vasos dañados usualmente liberan una pequeña cantidad de sangre en el excremento, pero sólo en pocas ocasiones hay suficiente sangre visible en el excremento.
La prueba de sangre oculta en heces basada en guayacol (gFOBT) detecta la presencia de sangre en las heces fecales mediante una reacción química. Esta prueba no puede indicar si la sangre proviene del colon o de otras partes del tracto digestivo (por ejemplo, el estómago). Si el resultado es positivo, se necesitará una colonoscopia para saber la razón del sangrado. Aunque los cánceres y los pólipos pueden causar que haya sangre en el excremento, es posible que haya otras causas, tal como úlceras, hemorroides, diverticulosis (presencia de bolsas diminutas que se forman en zonas débiles en la pared del colon) o enfermedad inflamatoria intestinal (colitis).
Con el tiempo, esta prueba ha mejorado de manera que es más probable que se encuentre cáncer colorrectal si está presente. La Sociedad Americana Contra El Cáncer recomienda la versión más moderna de esta prueba para la detección, llamada “versión de alta sensibilidad”.
Para esta prueba de detección se usa un equipo para realizar la prueba en la privacidad de su hogar que permite que usted tome más de una muestra del excremento. Una gFOBT que se tome en el consultorio médico durante un examen digital del recto no es suficiente para la prueba de detección (sólo toma una muestra de excremento). Además, contrario a algunas otras pruebas (como la colonoscopia), esta tiene que repetirse cada año.
Las personas que se someten a esta prueba recibirán un “kit” con instrucciones del consultorio médico o de la clínica. Las instrucciones le explicarán cómo obtener una muestra de excremento en su casa (generalmente muestras de tres evacuaciones consecutivas que se colocan en un pequeño cuadro de papel). Luego el “kit” se devuelve al consultorio del médico o a un laboratorio clínico (usualmente en 2 semanas) para su posterior análisis.
Antes de la prueba: algunos alimentos o medicamentos pueden afectar los resultados de esta prueba, por lo cual su médico puede sugerir que evite lo siguiente antes de la prueba:
-Medicamentos antiinflamatorios no esteroideos (NSAIDs) como el ibuprofeno (Advil), naproxeno (Aleve) o aspirina (más de una aspirina para adultos al día) durante 7 días antes de la prueba. (Pueden causar sangrado, lo que puede conducir a un resultado falso positivo). El acetaminofén (Tylenol) puede tomarse conforme sea necesario.
-Más de 250 mg de vitamina C al día ya sea de suplementos o de frutas y jugos cítricos durante tres días antes de la prueba. (Esto puede afectar las sustancias químicas en el examen y provocar que el resultado sea negativo, aun cuando hay sangre).
-Carne roja (res, cordero o hígado) durante 3 días antes de la prueba. (Algunos componentes de la sangre en la carne podrían causar que el resultado de la prueba sea positivo).
Algunas personas nunca se hacen la prueba o no se la entregan a sus médicos, ya que les preocupa que algo que hayan comido pueda interferir con la prueba. Por esta razón, muchos médicos les comunican a sus pacientes que no es esencial seguir estas restricciones en su alimentación. Lo más importante es hacerse la prueba. Las personas deben tratar de evitar la aspirina o medicamentos relacionados que se usan contra dolores menores. No obstante, si usted toma estos medicamentos diariamente para problemas cardíacos u otras condiciones, no los suspenda a causa de esta prueba sin antes hablar con su médico.
Cómo obtener las muestras: tenga listos todos los suministros en un solo lugar. Los suministros incluirán un “kit” de prueba, tarjetas para la prueba, un cepillo o aplicador de madera y un sobre para enviar la muestra por correo. El “kit” de prueba le proveerá instrucciones detalladas sobre cómo obtener la muestra. Las instrucciones que se presentan a continuación se pueden usar como una guía, aunque las instrucciones que aparecen en su “kit” de prueba pueden ser un poco diferentes. Siempre siga las instrucciones que aparecen en su “kit” de prueba.
-Usted necesitará obtener una muestra de sus heces fecales. Puede colocar un plástico o papel en la taza del inodoro para recoger los excrementos, o puede usar un recipiente sin agua para obtener las heces fecales.
-No permita que la muestra se mezcle con orina. Después de obtener la muestra, puede descargar el inodoro para eliminar las heces restantes.
-Use un aplicador de madera o un cepillo para esparcir una capa delgada de la muestra en una de las ranuras de la tarjeta o lámina de prueba.
-Seguidamente, recoja una muestra de un área diferente del mismo excremento, y esparza una capa delgada de la misma en la otra ranura de la tarjeta o lámina de prueba.
-Cierre las ranuras e identifique el “kit” de prueba con su nombre y la fecha. Guarde el “kit” en un sobre de papel de un día para otro para permitir que se seque.
-Repita la prueba en sus próximas dos evacuaciones, si así se indica. La mayoría de las pruebas requieren la toma de más de una muestra de diferentes evacuaciones. Esto mejora la precisión de la prueba, ya que muchos cánceres no sangran todo el tiempo, y es posible que no todas las muestras contengan sangre.
-Coloque el “kit” de la prueba en la bolsa de correo que se provee y regrésela a su médico o al laboratorio tan pronto como pueda (dentro de 14 días de haber tomado la primera muestra).
-Si la prueba detecta sangre, se necesitará una colonoscopia para determinar cuál es el origen del sangrado. -No es suficiente simplemente repetir la FOBT o el seguimiento con otros tipos de pruebas.
Prueba inmunoquímica fecal
La prueba inmunoquímica fecal (fecal immunochemical test, FIT), también llamada prueba inmunoquímica de sangre oculta en las heces fecales (iFOBT) detecta sangre oculta en el excremento de una manera diferente a la prueba basada en guayacol. La FIT reacciona con parte de la proteína de la hemoglobina humana, la cual se encuentra en los glóbulos rojos.
Las versiones preliminares de esta prueba no fueron tan eficaces en la detección de los cánceres colorrectales. Las versiones que la Sociedad Americana Contra El Cáncer recomienda para la detección, llamadas “versiones de alta sensibilidad” han existido desde al menos 10 años.
La FIT se realiza esencialmente de la misma manera que la FOBT, pero para algunas personas puede ser más fácil usar la FIT debido a que no existen restricciones asociadas con medicamentos o alimentos (las vitaminas y alimentos no afectan la FIT) y la toma de muestras puede ser más fácil. Además, es menos probable que se presente sangrado en la parte superior del tracto digestivo, como el estómago.
Al igual que con la FOBT, la FIT puede que no detecte un tumor que no está sangrando por lo que muchas muestras de heces fecales deben ser examinadas. Además, si los resultados son positivos para sangre oculta, se requiere de una colonoscopia para investigar aún más. Para que pueda ser beneficiosa, la prueba se tiene que repetir una vez al año.
Cómo obtener las muestras: tenga listos todos los suministros en un solo lugar. Los suministros incluirán un “kit” de prueba, tarjetas para la prueba, cepillos largos, bolsas de desecho y un sobre para enviar la muestra por correo. El “kit” de prueba le proveerá instrucciones detalladas sobre cómo obtener la muestra. Las instrucciones que se presentan a continuación se pueden usar como una guía, aunque las instrucciones que aparecen en su “kit” de prueba pueden ser un poco diferentes. Siempre siga las instrucciones que aparecen en su “kit” de prueba.
-Jale la cadena del inodoro antes de la evacuación. Después de evacuar, coloque el papel higiénico usado en la bolsa de desecho del “kit”, no en el inodoro.
-Pase uno de los cepillos por la superficie del excremento, y luego sumerja brevemente el cepillo en el agua del inodoro. Entonces, pase el extremo del cepillo por una de las ranuras de la tarjeta o lámina de prueba.
-Cierre la ranura e identifique el “kit” de prueba con su nombre y la fecha.
-Repita la prueba en su próxima evacuación, si así se indica. La mayoría de las pruebas requieren la toma de más de una muestra de diferentes evacuaciones. Esto mejora la precisión de la prueba, ya que muchos cánceres no sangran todo el tiempo, y es posible que no todas las muestras contengan sangre.
-Coloque el “kit” de la prueba en el sobre de correo que se provee y regréselo a su médico o al laboratorio tan pronto como pueda (dentro de 14 días de haber tomado la primera muestra).
Prueba del ADN en las heces fecales
Una prueba de ADN en las heces fecales busca ciertas secciones anormales del ADN (material genético) de cáncer o de células de pólipos. A menudo, las células de los cánceres colorrectales contienen mutaciones del ADN (cambios) en ciertos genes.
Las células de los cánceres colorrectales o de los pólipos con estas mutaciones a menudo son eliminadas en las heces fecales, donde las pruebas pueden detectarlas. Cologuard™, la prueba para análisis de heces basado en el ADN disponible en la actualidad, también identifica sangre en las heces fecales.
Fuente: http://www.cancer.org/espanol/cancer/colonyrecto/recursosadicionales/fragmentado/deteccion-temprana-del-cancer-colorrectal-screening-tests-used