El Médico Práctico
Bienvenidos, a esta guía práctica de casos médicos y sanitarios, desarrollada con sencillez para ser entendida por toda la comunidad. La importancia de las enfermedades no radica en su rareza o en su interés científico, sino en el grado en que afectan la vida y la salud de la población y en sus posibilidades de alivio o curación.
miércoles, 23 de octubre de 2019
lunes, 12 de junio de 2017
Conocé la diferencia entre los síntomas de la gripe común y la gripe H1N1
Si bien la aparición de ambas enfermedades puede asemejarse en sus manifestaciones, es importante saber diferenciar cuándo se trata de una y otra para poder tratarlas a tiempo.

Es importante reconocer la diferencia entre una simple gripe estacional y otra que puede acarrear graves problemas de salud:

Por otro lado, cabe recordar cuáles son los métodos para evitar el contagio, en cualquiera de los casos:
– Lavarse frecuentemente las manos con agua y jabón.
– Al toser o estornudar, cubrirse la boca y nariz con un pañuelo descartable o con el ángulo interno del codo.
– Tirar a la basura los pañuelos descartables inmediatamente después de usarlos.
– Ventilar los ambientes y permitir la entrada de sol en casas y otros ambientes cerrados.
– Mantener limpios picaportes y objetos de uso común.
– No compartir cubiertos ni vasos.
– Enseñar a los niños a lavarse frecuentemente las manos en la escuela y hogar.
– Vacunar anualmente a todas aquellas personas que pertenezcan a grupos de riesgo de presentar complicaciones por influenza de acuerdo al Calendario Nacional de Vacunación: bebés entre 6 y 24 meses, mujeres embarazadas en cualquier momento de la gestación, puérperas hasta el egreso de la maternidad (si no se vacunaron durante el embarazo), adultos mayores de 65 años, trabajadores de la salud, personas con enfermedades respiratorias y/u otras enfermedades crónicas o graves.

lunes, 10 de octubre de 2016
Reconocimiento de emergencias médicas
 De acuerdo con el Colegio Estadounidense de Médicos de Emergencias (American College of Emergency Physicians), los signos de advertencia de una emergencia médica son los siguientes:
De acuerdo con el Colegio Estadounidense de Médicos de Emergencias (American College of Emergency Physicians), los signos de advertencia de una emergencia médica son los siguientes:
- Sangrado que no para.
- Problemas respiratorios (dificultad respiratoria, falta de aliento)
- Cambios en el estado mental (tales como comportamiento inusual, confusión, dificultad para despertarse).
- Dolor torácico.
- Asfixia.
- Expectoración o vómito con sangre.
- Desmayo o pérdida del conocimiento.
- Sentimientos suicidas u homicidas.
- Lesión en la cabeza o en la columna.
- Vómitos severos y persistentes.
- Lesión súbita debido a un accidente automovilístico, quemaduras o inhalación de humo, ahogamiento inminente, herida profunda o grande, etc.
- Dolor severo y repentino en cualquier parte del cuerpo.- Mareo, debilidad o cambio súbito en la visión.
- Ingestión de una sustancia tóxica.
- Presión o dolor abdominal en la parte superior.

Se debe estar preparado para:
- Determinar la ubicación y la ruta más rápida a la sala de urgencias más cercana antes de que se presente una emergencia.
- Mantener los números telefónicos de emergencia pegados al lado del teléfono. Todas las personas en la casa, incluyendo los niños, deben saber cuándo y cómo llamar a estos números, los cuales abarcan: el cuerpo de bomberos, el departamento de policía, el centro de toxicología, servicios de ambulancias, los teléfonos del medico, números de contacto de vecinos o un amigos o familiares cercanos y e números telefónicos del sitio de trabajo.
- Saber en qué hospitales atiende el médico personal y, de ser posible, diríjase allí en caso de una emergencia.
- Llevar puesta una identificación si padece una enfermedad crónica o busque una en una persona que tenga cualquiera de los síntomas mencionados.
- Conseguir un sistema de respuesta personal a urgencias si usted es una persona de edad avanzada, especialmente si vive solo.
- Permanezca calmado y llamar al número local de emergencias (911 y 107 para Argentina).
- Inicie RCP o respiración boca a boca si es necesario y si usted conoce la técnica apropiada.
- Coloque a una persona semiinconsciente o inconsciente en posición de recuperación hasta que llegue la ambulancia.
- Sin embargo, NO la mueva si ha habido o puede haber una lesión cervical.
Fuente: MedlinePlus
miércoles, 29 de junio de 2016
Por qué nos enfermamos más durante el invierno

(DocSalud) - Durante el invierno existe un aumento significativo de las infecciones del tracto respiratorio.
El motivo de dicho incremento es lo que se denomina “aumento de la circulación viral” porque estos diminutos microorganismos encuentran en esta época del año condiciones excepcionales para su persistencia en suspensión en el aire y para la propagación de persona a persona.
La Asociación Argentina de Medicina Respiratoria (AAMR) explica todo sobre estas dolencias, como reconocerlas, prevenirlas y tratarlas.
La Asociación Argentina de Medicina Respiratoria (AAMR) explica todo sobre estas dolencias, como reconocerlas, prevenirlas y tratarlas.
¿Por qué nos resfriamos tanto todo el año?
El aparato respiratorio está expuesto a un gran número de elementos en suspensión que incluyen virus y otros microorganismos presentes en el aire que respiramos. Las vías aéreas poseen poderosos mecanismos de vigilancia y protección que evitan que suframos muchas más infecciones. Teniendo en cuenta estos hechos, los no menos de 5 o 6 episodios de infecciones virales que sufrimos por año las personas expuestas, resultan en realidad pocos en relación al riesgo corrido.
¿Qué sucede cuando la infección sobrepasa nuestras defensas?
Los virus, cuando sobrepasan los mecanismos de inmunidad, se adhieren a la superficie de las células del tracto respiratorio y penetran las membranas celulares, y así desencadenan procesos de inflamación que pueden culminar con la muerte celular, pero también con intensos procesos defensivos que producen lesión celular, incremento de secreciones, molestias locales y tos irritativa. En ocasiones, si los procesos de defensa no funcionan adecuadamente, pueden producirse infecciones más graves y complejas ocasionadas por otro tipo de microorganismos, las bacterias.
La mayoría de los cuadros comienzan por la vía aérea superior (nariz, faringe, laringe, oído medio) y pueden extenderse a la vía aérea inferior y afectar tráquea, bronquios y ocasionalmente el propio tejido pulmonar, configurando cuadros infecciosos conocidos como neumonías.
¿Cuáles son los síntomas de estas infecciones?
La presentación clínica es variable, los signos van desde rinitis, odinofagia o disfonía, en las afecciones de la vía aérea superior, a la tos irritativa o productiva, la expectoración o el dolor torácico, representativos de procesos de la vía aérea inferior, entre los síntomas locales. Asimismo, aparecen síntomas generales como fiebre, cefalea y mialgias. Las personas que contraen influenza pueden presentar algunos o todos estos signos y síntomas.
¿Cómo se puede prevenir la gripe o influenza?
A través de la inmunización. La vacuna de uso habitual contra la influenza se elabora con virus muertos a partir de tejido embrionario de huevo. Contienen cepas de influenza A y B.
Las cepas que componen la vacuna en Argentina son las recomendadas por la Organización Mundial de la Salud de acuerdo con las cepas que se estima serán responsables del brote en la próxima temporada. Es de esperar que cada año haya una variación en las características antigénicas de estas cepas virales que obligan a cambios en la composición de la propia vacuna.
La inmunización contra la influenza debe repetirse todos los años. La indicación recomendada por el calendario en nuestro país comprende a los niños entre 6 meses y 5 años de edad y a los mayores de 65 años. Además, incluye a las embarazadas y puérperas, y a los portadores de enfermedades pulmonares, cardíacas, renales, hepáticas, cáncer, diabetes e infección por VIH de cualquier edad.
¿Existe alguna otra vacuna útil para prevenir infecciones respiratorias graves en adultos y niños?
Existe la vacuna contra el neumococo. Este agente es la bacteria que más comúnmente produce neumonía en niños y adultos. Existen dos tipos de inmunización antineumocóccica, que se diferencian por el número de cepas que las componen y por su capacidad para prevenir el desarrollo de neumonías y de otras infecciones invasoras. La vacuna no conjugada contiene 23 cepas, si bien es capaz de prevenir infecciones invasivas su capacidad para generar defensa contra la infección en otras infecciones es discutida; la vacuna conjugada de uso extendido los últimos años es la 13 valente conjugada, esta es más efectiva para producir inmunidad, y a diferencia de lo ocurrido con la vacuna no-conjugada, ha demostrado su capacidad para prevenir tanto la infección invasiva como la no invasiva.
Vacunas para prevenir la enfermedad neumocócica
En la actualidad, existen dos tipos de vacunas: la vacuna combinada contra el neumococo (PCV13) y la vacuna polisacárida contra el neumococo (PPSV23).
- PCV13: vacuna combinada contra el neumococo para todos los bebés, niños y adultos mayores de 19 años que tienen alto riesgo de enfermarse (español)
- PPSV23: vacuna polisacárida contra el neumococo para todos los adultos desde 65 años y las personas desde 2 años que tienen alto riesgo de enfermarse (español)
Existen más de 90 tipos de bacterias neumocócicas. La PCV13 protege contra 13 tipos y la PPSV23 protege contra 23 tipos. Ambas vacunas protegen contra enfermedades como la meningitis (infección de las membranas que cubren el cerebro y la médula espinal) y la bacteriemia (infección de la sangre). La vacuna PCV13 también protege contra la neumonía (infección pulmonar).
PCV13
PARA BEBÉS Y NIÑOS PEQUEÑOS
Se recomienda la PCV13 en una serie de cuatro dosis administradas en las siguientes edades:
- 2 meses
- 4 meses
- 6 meses y
- De 12 a 15 meses
Los niños que no son vacunados en estas edades deben recibir igualmente la vacuna. La cantidad de dosis y el intervalo entre ellas dependerán de la edad del niño. Pregunte a su proveedor de atención médica para obtener más información.
PARA LOS ADULTOS
Se recomienda una dosis de PCV13 para todos los adultos mayores de 65 años que no se hayan vacunado previamente. Debe administrarse una dosis de PPSV23 entre 6 y 12 meses después.
Los adultos mayores de 65 años que ya hayan recibido una o más dosis de PPSV23, deben recibir la dosis de la vacuna PCV13 por lo menos un año después de recibir la última dosis de PPSV23.
Para niños de 6 a 18 años y adultos de 19 a 64 años
Se recomienda una dosis de PCV13 para los niños de 6 a 18 años y los adultos de 19 a 64 años que tienen las siguientes afecciones médicas que los ponen en alto riesgo de contraer la enfermedad neumocócica:
- Fístulas de líquido cefalorraquídeo (LCR) (fuga de líquido alrededor del cerebro y la columna vertebral)
- Implante coclear (dispositivo médico electrónico que reemplaza la función de un oído interno dañado)
- Anemia drepanocítica y otras patologías de la hemoglobina (trastornos sanguíneos)
- Asplenia funcional o anatómica (bazo dañado o extraído)
- Inmunodeficiencias congénitas o adquiridas (sistema inmunitario debilitado)
- VIH
- Falla renal crónica (falla renal)
- Síndrome nefrótico (enfermedad renal)
- Leucemia (cáncer de la sangre)
- Enfermedad de Hodgkin (cáncer del sistema linfático)
- Cáncer generalizado (cáncer)
- Terapia de inmunosupresión a largo plazo (medicamentos que disminuyen el sistema inmunitario del cuerpo)
- Trasplante de órgano sólido
- Mieloma múltiple (cáncer de células plasmáticas)
Los adultos con una de las afecciones enumeradas anteriormente que no han recibido ninguna vacuna neumocócica, deben recibir una dosis de PCV13 primeramente, y también deben recibir las dosis recomendadas de PPSV23. Los adultos que han recibido previamente una o más dosis de PPSV23, y tienen una de las afecciones mencionadas anteriormente, deben recibir una dosis de PCV13 y deben recibir las dosis recomendadas restantes de PPSV23. Pregunte a su proveedor de atención médica para obtener más información.
PPSV23
PARA NIÑOS, PREADOLESCENTES, ADOLESCENTES Y ADULTOS
Se recomienda una dosis de PPSV23 para:
Todos los adultos desde 65 años
Toda persona de dos a 64 años que tiene un problema de salud de largo plazo como:
- Enfermedad cardíaca
- Enfermedad pulmonar
- Anemia drepanocítica
- Diabetes
- Alcoholismo
- Cirrosis
- Fístulas de líquido cefalorraquídeo
- Implantes cocleares
Toda persona de dos a 64 años que tiene una enfermedad o afección que disminuya la resistencia de su cuerpo a las infecciones como:
- Enfermedad de Hodgkin
- Linfoma o leucemia
- Insuficiencia renal
- Mieloma múltiple
- Síndrome nefrótico
- Infección por el VIH o SIDA
- Bazo dañado o extraído
- Trasplante de órgano
Toda persona de dos a 64 años que tome medicamentos o realice un tratamiento que disminuya la resistencia de su cuerpo a las infecciones como:
- Esteroides de largo plazo
- Determinados medicamentos oncológicos
- Terapia de radiación
- Todos los adultos entre 19 y 64 años que sean fumadores o tengan asma
Se puede recomendar a las personas entre dos y 64 años con ciertas afecciones crónicas que reciban una segunda dosis, cinco años después de su primera dosis. Esas personas también podrían recibir una dosis de PPSV23 a los 65 años o más si han transcurrido cinco años como mínimo desde su dosis anterior de PPSV23 (3 dosis de PPSV23 de por vida). Además, cualquier persona que necesita dos dosis de PPSV23 antes de los 65 años debe recibir una dosis de la vacuna PCV13 primero. Pregunte a su proveedor de atención médica para obtener más información.
La mayoría de los adultos sanos que reciben la vacuna desarrollan protección contra la mayoría o todos estos tipos en un período de dos a tres semanas después de recibir la vacuna. Es posible que las personas muy ancianas y las personas con alguna enfermedad prolongada no respondan en lo absoluto o tengan una respuesta limitada a la vacuna.
Vacunas para prevenir la enfermedad neumocócica
En la actualidad, existen dos tipos de vacunas: la vacuna combinada contra el neumococo (PCV13) y la vacuna polisacárida contra el neumococo (PPSV23).
- PCV13: vacuna combinada contra el neumococo para todos los bebés, niños y adultos mayores de 19 años que tienen alto riesgo de enfermarse (español)
- PPSV23: vacuna polisacárida contra el neumococo para todos los adultos desde 65 años y las personas desde 2 años que tienen alto riesgo de enfermarse (español)
Existen más de 90 tipos de bacterias neumocócicas. La PCV13 protege contra 13 tipos y la PPSV23 protege contra 23 tipos. Ambas vacunas protegen contra enfermedades como la meningitis (infección de las membranas que cubren el cerebro y la médula espinal) y la bacteriemia (infección de la sangre). La vacuna PCV13 también protege contra la neumonía (infección pulmonar).
PCV13
PARA BEBÉS Y NIÑOS PEQUEÑOS
Se recomienda la PCV13 en una serie de cuatro dosis administradas en las siguientes edades:
- 2 meses
- 4 meses
- 6 meses y
- De 12 a 15 meses
Los niños que no son vacunados en estas edades deben recibir igualmente la vacuna. La cantidad de dosis y el intervalo entre ellas dependerán de la edad del niño. Pregunte a su proveedor de atención médica para obtener más información.
PARA LOS ADULTOS
Se recomienda una dosis de PCV13 para todos los adultos mayores de 65 años que no se hayan vacunado previamente. Debe administrarse una dosis de PPSV23 entre 6 y 12 meses después.
Los adultos mayores de 65 años que ya hayan recibido una o más dosis de PPSV23, deben recibir la dosis de la vacuna PCV13 por lo menos un año después de recibir la última dosis de PPSV23.
Para niños de 6 a 18 años y adultos de 19 a 64 años
Se recomienda una dosis de PCV13 para los niños de 6 a 18 años y los adultos de 19 a 64 años que tienen las siguientes afecciones médicas que los ponen en alto riesgo de contraer la enfermedad neumocócica:
- Fístulas de líquido cefalorraquídeo (LCR) (fuga de líquido alrededor del cerebro y la columna vertebral)
- Implante coclear (dispositivo médico electrónico que reemplaza la función de un oído interno dañado)
- Anemia drepanocítica y otras patologías de la hemoglobina (trastornos sanguíneos)
- Asplenia funcional o anatómica (bazo dañado o extraído)
- Inmunodeficiencias congénitas o adquiridas (sistema inmunitario debilitado)
- VIH
- Falla renal crónica (falla renal)
- Síndrome nefrótico (enfermedad renal)
- Leucemia (cáncer de la sangre)
- Enfermedad de Hodgkin (cáncer del sistema linfático)
- Cáncer generalizado (cáncer)
- Terapia de inmunosupresión a largo plazo (medicamentos que disminuyen el sistema inmunitario del cuerpo)
- Trasplante de órgano sólido
- Mieloma múltiple (cáncer de células plasmáticas)
Los adultos con una de las afecciones enumeradas anteriormente que no han recibido ninguna vacuna neumocócica, deben recibir una dosis de PCV13 primeramente, y también deben recibir las dosis recomendadas de PPSV23. Los adultos que han recibido previamente una o más dosis de PPSV23, y tienen una de las afecciones mencionadas anteriormente, deben recibir una dosis de PCV13 y deben recibir las dosis recomendadas restantes de PPSV23. Pregunte a su proveedor de atención médica para obtener más información.
PPSV23
PARA NIÑOS, PREADOLESCENTES, ADOLESCENTES Y ADULTOS
Se recomienda una dosis de PPSV23 para:
Todos los adultos desde 65 años
Toda persona de dos a 64 años que tiene un problema de salud de largo plazo como:
- Enfermedad cardíaca
- Enfermedad pulmonar
- Anemia drepanocítica
- Diabetes
- Alcoholismo
- Cirrosis
- Fístulas de líquido cefalorraquídeo
- Implantes cocleares
Toda persona de dos a 64 años que tiene una enfermedad o afección que disminuya la resistencia de su cuerpo a las infecciones como:
- Enfermedad de Hodgkin
- Linfoma o leucemia
- Insuficiencia renal
- Mieloma múltiple
- Síndrome nefrótico
- Infección por el VIH o SIDA
- Bazo dañado o extraído
- Trasplante de órgano
Toda persona de dos a 64 años que tome medicamentos o realice un tratamiento que disminuya la resistencia de su cuerpo a las infecciones como:
- Esteroides de largo plazo
- Determinados medicamentos oncológicos
- Terapia de radiación
- Todos los adultos entre 19 y 64 años que sean fumadores o tengan asma
Se puede recomendar a las personas entre dos y 64 años con ciertas afecciones crónicas que reciban una segunda dosis, cinco años después de su primera dosis. Esas personas también podrían recibir una dosis de PPSV23 a los 65 años o más si han transcurrido cinco años como mínimo desde su dosis anterior de PPSV23 (3 dosis de PPSV23 de por vida). Además, cualquier persona que necesita dos dosis de PPSV23 antes de los 65 años debe recibir una dosis de la vacuna PCV13 primero. Pregunte a su proveedor de atención médica para obtener más información.
La mayoría de los adultos sanos que reciben la vacuna desarrollan protección contra la mayoría o todos estos tipos en un período de dos a tres semanas después de recibir la vacuna. Es posible que las personas muy ancianas y las personas con alguna enfermedad prolongada no respondan en lo absoluto o tengan una respuesta limitada a la vacuna.
¿Es frecuente que las vacunas produzcan gripe u otras complicaciones?
Las vacunas son muy bien toleradas. Ocasionalmente la inmunización contra la influenza puede ocasionar algún leve malestar en el cuerpo que raramente interfiere con las actividades de la persona y dolor leve en el sitio de inyección. Otros eventos adversos son extremadamente infrecuentes. La vacuna contra el neumococo como reflejo de la reacción inflamatoria que acompaña al desarrollo local de su efecto inmune produce algún dolor que cede en pocos días.
*Asesoró el doctor Carlos M. Luna (M.N. 46388), ex-presidente y Coordinador de la Sección Infecciones Pulmonares de la Asociación Argentina de Medicina Respiratoria.
sábado, 18 de junio de 2016
Neumotórax
Los pulmones poseen unos recubrimientos membranosos denominados pleuras. Estas pleuras son de dos tipos: la pleura parietal, que está en contacto directo con el tórax; y la pleura visceral, que envuelve directamente a los pulmones. Cuando entre ambas membranas se introduce una cantidad de aire, ambas pleuras se alejan, provocando así el neumotórax. Este tipo de enfermedad suele afectar más a los varones de entre 20 y 40 años. El riesgo aumenta si el paciente es fumador habitual.
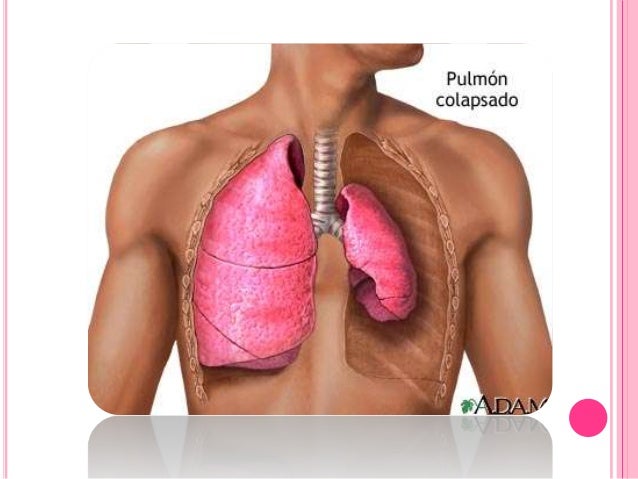
Las primeras tienen su origen en el propio pulmón, como las neumopatías que pueden originar un colapso pulmonar encontrandose el Asma, la Enfermedad pulmonar obstructiva crónica (EPOC), la Fibrosis quística, la Tuberculosis y la Tos ferina. Las personas altas y delgadas y los fumadores tienen un mayor riesgo de de sufrir un neumotorax. En el caso de las causas del segundo grupo, son aquellas que se originan por lesiones externas, como fracturas en las costillas.
Síntomas: Como consecuencia del colapso del pulmón afectado, los primeros síntomas que suelen aparecer en el 80-90 % de los casos suelen ser dificultad respiratoria acompañada de dolor en el área torácica. Este dolor, que se ubica en el costado del pulmón que está sufriendo el neumotórax, suele ser de tipo repentino e intenso. Al examen médico, durante la auscultación existirá disminución o ausencia de ruidos respiratorios en el lado afectado. Se puede presentar hipotensión arterial.
- En primer lugar hay que detectar si los síntomas que se presentan son los propios del neumotórax (dolor torácico, respiración dificultosa).
En caso de un neumotórax mayor aparecen:
- Coloración azulada de la piel a causa de la falta de oxígeno
- Opresión torácica
- Mareo y desvanecimiento
- Tendencia a la fatiga
- Frecuencia cardíaca rápida (Taquicardia)
- Shock
- La aceleración del ritmo cardiaco, sudoración excesiva, palidez y tos fuerte, en ocasiones con sangre, son síntomas secundarios que se presentan en un número de pacientes más reducido. Existe entre un 5 y 10 % ciento de los pacientes que no perciben ningún síntoma propio del neumotórax. Además, el neumotórax puede confundirse con otras patologías, como un infarto agudo de miocardio, pericarditis, perforación gástrica o una crisis asmática.
Prevención: No se conoce ninguna manera de poder impedir la aparición del neumotórax; sin embargo, se puede evitar dejando de fumar en el caso de pacientes con esta adicción. A las personas con antecedentes de esta enfermedad se les recomienda no realizar determinadas actividades como el buceo u otras similares que puedan comprometer a los pulmones.
Según la causa que provoque el neumotórax, podrá ser de tipo:
- Traumático: Es un tipo de neumotórax que se produce por causas externas al propio organismo, ya sean accidentes de tráfico, ataques por arma blanca, etc. La fisura o fisuras que éstas condiciones provocan que entre aire al espacio pleural y éste colapse el pulmón. Este tipo de neumotórax suele ir acompañado por hemotórax o acumulación de sangre entre el pulmón y la pared torácica.
- Iatrogénico: Es el provocado por una complicación durante una intervención médica para tratar al paciente. Las principales intervenciones médicas asociadas al neumotórax yatrógeno son la punción transparietal (una biopsia de la pleura), la toracoscopia (exploración en el interior del pulmón) o pacientes con respirador artificial.
- Espontáneo: Es donde no se da ningún motivo aparente para que aparezca el neumotórax. Dentro de este tipo, existen dos categorías: el neumotórax espontáneo primario, que se da en pacientes que anteriormente no han sufrido ninguna enfermedad pulmonar; y el espontáneo secundario, que afecta a los pacientes con una enfermedad pulmonar preexistente.

Para determinar si en el paciente existe o no neumotórax, habría que realizar un diagnóstico clínico.
Para obtener la certeza, debe realizarse una radiografía en espiración y con determinadas proyecciones.En las radiografías, si existe alguna otra enfermedad pulmonar, ésta también se puede confundir con el neumotórax, por lo que sería conveniente elaborar un diagnóstico diferencial.
Los exámenes que se pueden solicitar incluyen:
- La Gasometría arterial (GSA) es una medición de la cantidad de oxígeno y de dióxido de carbono presente en la sangre. Este examen también determina la acidez (pH) de la sangre. La sangre generalmente se toma de una arteria (arteria radial en la muñeca, arteria femoral en la ingle y arteria braquial en el brazo). En algunos casos, se puede usar la sangre de una vena. El médico introducirá una pequeña aguja a través de la piel hasta la arteria. La muestra se envía rápidamente a un laboratorio para su análisis.
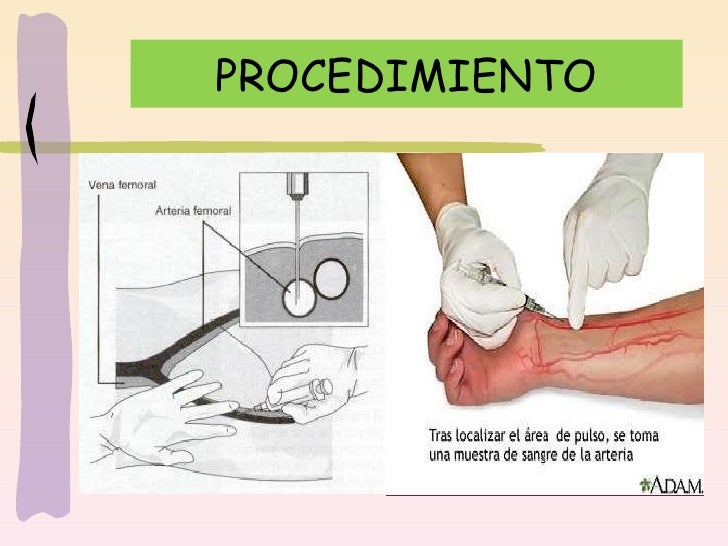
Este examen se utiliza para evaluar enfermedades respiratorias que afectan los pulmones. Ayuda a determinar la efectividad de la oxigenoterápia. También, suministra información acerca del equilibro acido báse del cuerpo, el cual puede revelar indicios acerca del funcionamiento del pulmón, del riñón y del estado metabólico general del cuerpo.
Resultados normales (a nivel del mar):
- Presión parcial de oxígeno (PaO2): 75 - 100 mmHg
- Presión parcial de dióxido de carbono (PaCO2): 38 - 42 mmHg
- pH de sangre arterial de 7.38 - 7.42
- Saturación de oxígeno (SaO2): 94 - 100%
- Bicarbonato (HCO3): 22 - 28 mEq/L
A altitudes de 900 m y mayores, el valor de oxígeno es más bajo. Los resultados anormales pueden deberse a enfermedades pulmonares, renales o metabólicas. Las lesiones en cabeza o cuello u otras lesiones que afecten la respiración también pueden dar resultados anormales.
- Radiografía de tórax
- Tomografía computarizada si se sospecha que hay otras lesiones o afecciones
- Electrocardiograma

Tratamiento: La finalidad del tratamiento consiste en que el pulmón se expanda, y se vuelvan a unir los dos recubrimientos membranosos o pleuras. El procedimiento varía en función del tipo de neumotórax. Si se padece por primera vez, y no es muy extenso, bastará con un reposo y oxígeno de cinco días; si no hay reabsorción en este periodo de tiempo habrá que recurrir a algún tipo de drenaje. Si el neumotórax es más intenso, se podrá tratar evacuando el aire de la hendidura por aspiración con aguja. En las situaciones de carácter grave, se recomienda someterse a cirugía.
Si es necesario, el medico puede emplear una aguja para extraer el aire extra que se encuentra alrededor del pulmón, de manera que este pueda expandirse completamente.
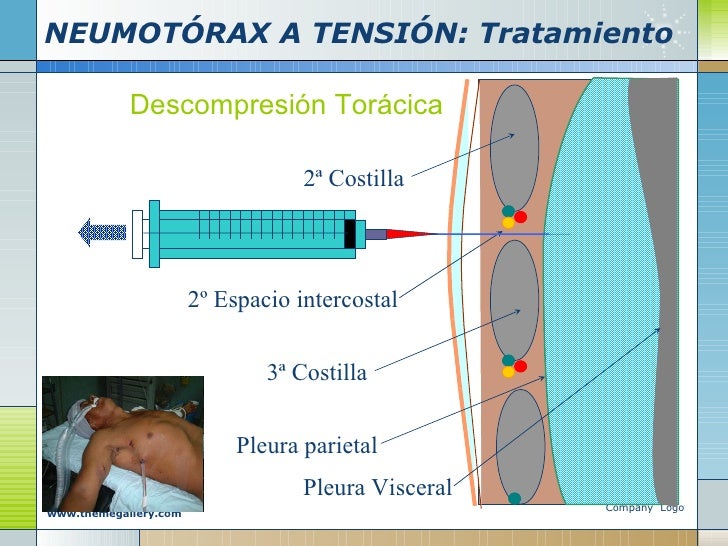
Si el neumotórax es grande, se le colocará una sonda pleural entre las costillas dentro del espacio que rodea los pulmones para ayudar a drenar el aire y permitir que el pulmón se vuelva a expandir. La sonda pleural se puede dejar allí durante varios días, lo que requerirá la hospitalización. Algunas personas necesitaran oxígeno adicional. Ciertos pacientes necesitaran cirugía pulmonar para tratar el neumotorax o para prevenir episodios futuros, reparando la zona donde se presentó el escape colocando un químico especial en la zona afectada que provoca la cicatrización. Este procedimiento se llama pleurodesis.
Cáncer de pulmón

Los pulmones son los órganos que están encargados de realizar la función respiratoria, es decir, a través de las vías respiratorias suministran oxígeno al cuerpo y expulsan el dióxido de carbono, un producto de desecho producido por las células del cuerpo.
El cáncer de pulmón se produce cuando hay un crecimiento exagerado de células malignas en este órgano. Si no se diagnostica a tiempo se puede producir la metástasis del tiempo, en estos casos las células cancerosas se desplazan hacia otros órganos del cuerpo. Es la causa más frecuente de muerte por cáncer tanto en hombres como en mujeres.
.jpg)
Las causas que pueden provocar la aparición del cáncer son:
- Tabaco: Es la principal causa. El humo de tabaco, con su elevada concentración de carcinógenos, va a parar directamente al aire y es inhalado tanto por los fumadores, como por los no fumadores. Dejar de fumar reduce de manera significativa el riesgo de desarrollar esta patología así como de contraer otras enfermedades relacionadas con el tabaco, como las enfermedades del corazón, el enfisema y la bronquitis crónica.
- Efectos del radón: El radón es un gas radiactivo que se halla en las rocas y en el suelo de la tierra y que se forma por la descomposición natural del radio. Al ser invisible e inodoro, la única manera de determinar si uno está expuesto al gas es medir sus niveles. Además, la exposición al radón combinada con el cigarrillo aumenta significativamente el riesgo de contraer cáncer de pulmón. Por lo tanto, para los fumadores, la exposición al radón supone un riesgo todavía mayor.
- Exposición a carcinógenos: El amianto es tal vez la más conocida de las sustancias industriales relacionadas con el cáncer de pulmón, pero hay muchas otras como el uranio, arsénico, ciertos productos derivados del petróleo, etc.
- Predisposición genética: Se sabe que el cáncer puede estar causado por mutaciones (cambios) del ADN, que activan oncogenes o provocan que los genes supresores de tumores permanezcan inactivos. Algunas personas heredan mutaciones del ADN de sus padres, lo que aumenta en gran medida el riesgo de desarrollar cáncer.
- Agentes causantes de cáncer en el trabajo: Entre las personas con riesgo se encuentran los mineros que tienen posibilidad de inhalar minerales radiactivos, como el uranio, y los trabajadores expuestos a productos químicos como el arsénico, el cloruro de vinilo, los cromatos de níquel, los productos derivados del carbón, el gas de mostaza y los éteres clorometílicos.
- Marihuana: Los cigarrillos de marihuana contienen más alquitrán que los de tabaco. Igualmente, el humo se inhala profundamente y se retiene en los pulmones por largo tiempo.
- Inflamación recurrente: La tuberculosis y algunos tipos de neumonía a menudo dejan cicatrices en el pulmón. Estas cicatrices aumentan el riesgo de que la persona desarrolle el tipo de cáncer de pulmón llamado adenocarcinoma.
- Polvo de talco: Algunos estudios llevados a cabo en mineros y molineros de talco sugieren que éstos tienen un mayor riesgo de desarrollar dicha enfermedad debido a la exposición al talco de calidad industrial. Este polvo, en su forma natural, puede contener amianto.
- Otros tipos de exposición a minerales: Las personas con silicosis y beriliosis (enfermedades pulmonares causadas por la inhalación de ciertos minerales) también tienen un mayor riesgo de padecer cáncer de pulmón.
- Exceso o deficiencia de vitamina A: Las personas que no reciben suficiente vitamina A tienen un mayor riesgo de desarrollar cáncer de pulmón. Por otra parte, tomar demasiada vitamina A también puede aumentar el riesgo.
- Contaminación del aire: En algunas ciudades, la contaminación del aire puede aumentar ligeramente el riesgo del cáncer de pulmón. Esta posibilidad es mucho menor que la que provoca el hábito tabáquico.
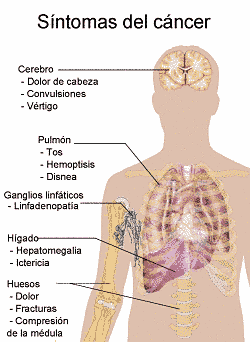 Síntomas
SíntomasEste tipo de cáncer suele diagnosticarse entre los 55 y los 75 años, aunque existen casos a partir de los 35 años. Las personas que tienen cáncer de pulmón suelen presentar la mayoría de las veces los mismos síntomas o síntomas similares a otras enfermedades que no son mortales. Estas manifestaciones son:
- Cansancio (Astenia).
- Pérdida de apetito (Anorexia).
- Tos seca o con flemas.
- Tos con sangre en el esputo.
- Dificultad para respirar (disnea).
- Dolor.
En algunos casos, los pacientes no presentan síntomas y el cáncer se suele detectar mediante una radiografía en los pulmones que se realiza por otros motivos. Sin embargo, la mayoría de los diagnósticos se producen cuando el tumor crece y empieza a interferir con los órganos y estructuras cercanos a los pulmones. Los tumores de pulmón pueden generar líquidos que se acumulan en el pulmón o alrededor de él provocando su colapso. Si el tumor presenta metástasis los pacientes pueden desarrollar otros síntomas en los pulmones, los huesos, los ganglios linfáticos, el cerebro, el hígado y/o las glándulas suprarrenales que dificultan el buen funcionamiento de los mismos.
Prevención
- Entre el 80 y el 90 por ciento de los cánceres de pulmón se desarrollan en fumadores o en personas que han dejado de fumar hace poco tiempo. Por este motivo, la mejor forma de prevenir la aparición de la enfermedad es dejar de fumar. El riesgo de tener cáncer de pulmón de un exfumador se iguala al de un no fumador cuando han transcurrido 15 años aproximadamente. Dejar de fumar reduce de manera significativa el riesgo de desarrollar cáncer de pulmón.
- Las fibras de asbesto, cristales parecidos al cabello que se producen en muchas rocas y que se utilizan como aislante o como material de construcción a prueba de incendio, pueden irritar los pulmones. De hecho, los fumadores que en el trabajo están expuestos al asbesto (reparación de frenos, aislamiento o construcción naval, por ejemplo) tienen más riesgo de tener cáncer de pulmón. Utilizar equipos de protección para respirar puede reducir ese riesgo.
Tipos:
Según la apariencia microscopica de las células, los cánceres de pulmón pueden dividirse en dos tipos:
- Cáncer de pulmón de células no pequeñas: Este tipo se desarrolla en personas fumadores, ex fumadores, fumadores pasivos o personas que han estado expuestas al radón.
Los tipos principales de cáncer de pulmón de células no pequeñas reciben su nombre dependiendo del tipo de células encontradas en el cáncer: carcinoma escamocelular (también llamado carcinoma epidermoide), adenocarcinomas, carcinoma de células grandes, carcinoma adenoescamoso y carcinoma no diferenciado.
- Cáncer de pulmón de células pequeñas: Sólo se desarrolla en fumadores y ex fumadores.
Diagnóstico
Debido a que los síntomas del cáncer de pulmón no se manifiestan hasta que la enfermedad está avanzada, solamente un 15 % de los casos se detectan en sus etapas iniciales. Muchos casos de cáncer de pulmón en etapa precoz se diagnostican accidentalmente, como resultado de pruebas médicas por otro problema de salud.
Una biopsia del tejido del pulmón sirve para confirmar o desmentir un posible diagnóstico de cáncer, además de proporcionar información para determinar el tratamiento adecuado. Si finalmente se detecta un cáncer de pulmón, se realizarán pruebas adicionales para determinar el grado de propagación de la enfermedad, entre ellas:
- Historial clínico y examen físico: En el historial clínico se registran los factores de riesgo y los síntomas que presenta el paciente. El examen físico proporciona información acerca de los indicios del cáncer de pulmón y otros problemas de salud.
- Estudios radiológicos: Con frecuencia se utilizan varios estudios radiológicos para detectar el cáncer de pulmón y determinar la parte del cuerpo adonde haya podido propagarse. La radiografía de tórax se suele utilizar para ver si existe alguna masa o mancha en los pulmones.

- Tomografía computarizada (TC): Da información más precisa acerca del tamaño, la forma y la posición de un tumor, y puede ayudar a detectar ganglios linfáticos aumentados de tamaño que podrían contener un cáncer procedente del pulmón. Las tomografías computarizadas son más sensibles que las radiografías de tórax de rutina para detectar los tumores cancerosos en etapa inicial.
- Exámenes de imágenes por resonancia magnética (RM): Estas imágenes son similares a las que se producen con la tomografía computarizada, pero son más precisas para detectar la propagación del cáncer de pulmón al cerebro o a la médula espinal.
- Tomografía por emisión de positrones (PET): Utiliza un indicador radiactivo sensible de baja dosis que se acumula en los tejidos cancerosos. Las tomografías óseas requieren la inyección de una pequeña cantidad de sustancia radiactiva en una vena. Esta sustancia se acumula en áreas anormales del hueso que pueden ser consecuencia de la propagación del cáncer.

- Citología de esputo: Se examina en el microscopio una muestra de flema para ver si contiene células cancerosas.
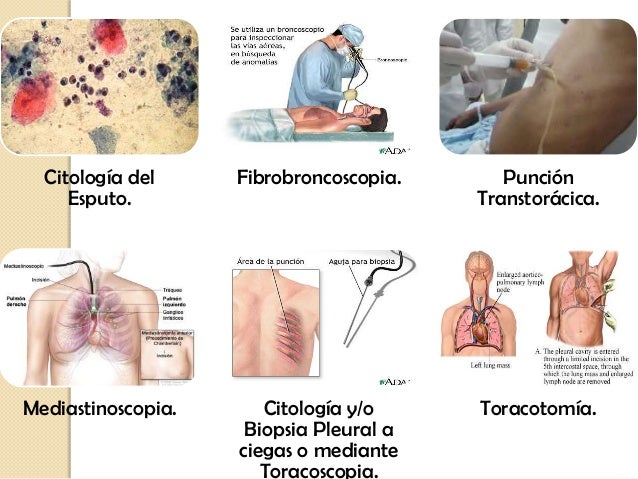
- Biopsia con aguja: Se introduce una aguja en la masa cancerosa mientras se visualizan los pulmones en un tomógrafo computarizado. Después se extrae una muestra de la masa y se observa en el microscopio para ver si contiene células cancerosas.




 Tratamientos
TratamientosLa elección de tratamiento dependerá de la etapa y de la extensión del cáncer, del tamaño del tumor o el tipo de cáncer de pulmón.
Las principales opciones son:
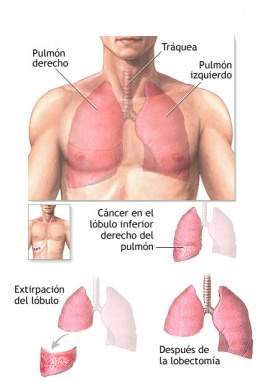
- Cirugía: El objetivo de la cirugía es la extirpación del tumor y los ganglios linfáticos cercanos en el tórax. Si el paciente tiene cáncer de pulmón de células no pequeñas, se recomienda que durante la operación se realice una lobectomía pulmonar (la extirpación del lóbulo pulmonar completo), incluso si el tumor es pequeño. El periodo de recuperación después de la cirugía depende de la cantidad extirpada y de la salud del paciente antes de realizar la operación.
- Radioterapia: La radioterapia consiste en la aplicación de dosis de radiación graduadas dirigidas para destruir las células cancerosas y reducir el tamaño del tumor. No se emplea para tratar cánceres diseminados porque la radiación también daña las células que no son cancerosas.
- Quimioterapia: Esta opción se utiliza para destruir las células cancerosas en todo el cuerpo. La mayoría de los medicamentos se suelen aplicar por vía intravenosa. Los medicamentos que se utilizan en este tratamiento también pueden dañar las células normales del cuerpo y puede provocar que el paciente presente un recuento bajo de glóbulos rojos, blancos, plaquetas y alto riesgo de infección. Además, los pacientes pueden tener efectos secundarios como pérdida de cabello, llagas en la boca, náuseas, vómitos y fatiga.
- Inmunoterapia: El desarrollo de cualquier tipo de cáncer se asocia a un fallo del sistema inmunológico, incapaz de detectar y destruir las células tumorales. Hasta hace poco, no se había logrado que el sistema inmunológico actuara de forma activa contra el tumor, de modo que el abordaje tradicional de esta enfermedad se centraba en eliminar las células cancerígenas mediante fármacos (quimioterapia) o radiación (radioterapia). Con la inmunoterapia, el tratamiento deja de dirigirse al tumor para dirigirse a reforzar los recursos del sistema inmunológico del enfermo.
Los fármacos inmuno-oncológicos parecen ser más eficaces cuanto mayor sea el número de mutaciones genéticas sin identificar que tenga el tumor. Por esta razón, la inmunoterapia tiene más éxito en pacientes fumadores, los que tradicionalmente tenían peor opciones de tratamiento.
Pronóstico: Depende del estadio en el que se encuentre el paciente, ya que si bien el cáncer de pulmón se puede tratar en cualquier estadio, sólo algunos de ellos se pueden curar.
El médico necesita saber la etapa en que se encuentra el cáncer para poder planificar el tratamiento adecuado.
La clasificación del cáncer de pulmón de células no pequeñas pasa por las siguientes etapas:
- Etapa oculta: Se encuentran células cancerosas en el esputo, pero no se puede encontrar ningún tumor en el pulmón.
- Etapa 0: El cáncer se encuentra localizado en una sola área, en algunas capas celulares únicamente y no presenta crecimiento a través del recubrimiento superior del pulmón. Otro término para referirse a este tipo de cáncer de pulmón es el de "carcinoma in situ".
- Etapa I: El cáncer se encuentra únicamente en el pulmón y está rodeado por tejido normal.
- Etapa II El cáncer se ha diseminado a los ganglios linfáticos cercanos.
- Etapa III: El cáncer se ha extendido a la pared torácica o al diafragma cerca del pulmón; o el cáncer se ha diseminado a los ganglios linfáticos en el área que separa los dos pulmones (mediastino); o a los ganglios linfáticos al otro lado del tórax, o a los del cuello.
- Etapa IV: El cáncer se ha diseminado a otras partes del cuerpo.
- Recurrente El cáncer ha reaparecido después de haber recibido tratamiento.
En la clasificación del cáncer de pulmón de células pequeñas se habla de las etapas que siguen a continuación:
- Etapa limitada: El cáncer se encuentra sólo en un pulmón y en los ganglios linfáticos cercanos.
- Etapa extensa: El cáncer se ha diseminado fuera del pulmón donde se originó a otros tejidos del tórax o a otras partes del cuerpo.
- Etapa recurrente: La enfermedad ha vuelto a aparecer después de haber sido tratada, ya sea en los pulmones o en otra parte del cuerpo.
Shock
 El Shock es una afección potencialmente mortal que se presenta cuando el cuerpo no está recibiendo un flujo de sangre suficiente. La falta de flujo de sangre significa que las células y órganos no reciben suficiente oxígeno y nutrientes para funcionar apropiadamente.
El Shock es una afección potencialmente mortal que se presenta cuando el cuerpo no está recibiendo un flujo de sangre suficiente. La falta de flujo de sangre significa que las células y órganos no reciben suficiente oxígeno y nutrientes para funcionar apropiadamente.
Es un síndrome caracterizado por la inadecuada perfusión sanguínea a nivel tisular, con reducción de flujo, que si es marcado y sostenido lleva a daño progresivo de la célula al afectar sus necesidades metabólicas debido a la hipoxia e isquemia.
Generalmente es el resultado de diferentes procesos patológicos, relacionados muchas veces a emergencias diversas, que pueden causar insuficiencia cardiovascular aguda y producir la muerte si no se impone un tratamiento oportuno y adecuado del propio síndrome y su causa etiológica. El flujo sanguíneo que se perfunde a nivel tisular es directamente proporcional al débito cardiaco e inversamente proporcional a la resistencia vascular sistémica. El control permanente de la perfusión y la presión arterial dependen de una serie de mecanismos, siendo los mas importantes:
- La actividad del sistema nervioso autónomo (barorreceptores cuya modulación regula respuestas a nivel de centros vasomotores del tronco cerebral).
- La liberación de metabolitos vasodilatadores como la adenosina.
- La activación del sistema renina - angiotensina - aldosterona.
- La liberación de epinefrina, norepinefrina, vasopresina, cininas y prostaglandinas.
- Los mecanismos que controlan el balance del agua y los electrolitos.

El shock requiere tratamiento inmediato y puede empeorar muy rápidamente. Hasta 1 de cada 5 personas que sufren shock morirá a causa de esto.
Entre los principales tipos de shock están:
a) Shock cardiógeno: Es cuando el corazón ha resultado tan dañado que es incapaz de suministrarles suficiente sangre a los órganos del cuerpo. Las causas más comunes son complicaciones cardíacas serias, muchas de las cuales ocurren durante o después de un ataque cardíaco (infarto al miocardio).

b) Shock hipovolémico: Es situación de emergencia en la cual la pérdida grave de sangre y líquido hace que el corazón sea incapaz de bombear suficiente sangre al cuerpo. La pérdida de una quinta parte o más del volumen normal de sangre en el cuerpo causa un shock hipovolémico. La hemorragia puede deberse a heridas externas o sangrado internos, como en una hemorragia del tracto gastrointestinal, quemaduras, diarrea, transpiración excesiva y vómitos

c) Shock anafiláctico: Es un tipo de reacción alérgica (anafilaxia) potencialmente mortal frente a un alergeno. La anafilaxia puede ocurrir como respuesta a cualquier alergeno. Las causas comunes abarcan:
- Alergias farmacológicas
- Alergias a alimentos
- Picaduras/mordeduras de insectos
- Algunas personas tienen una reacción anafiláctica sin una causa conocida.

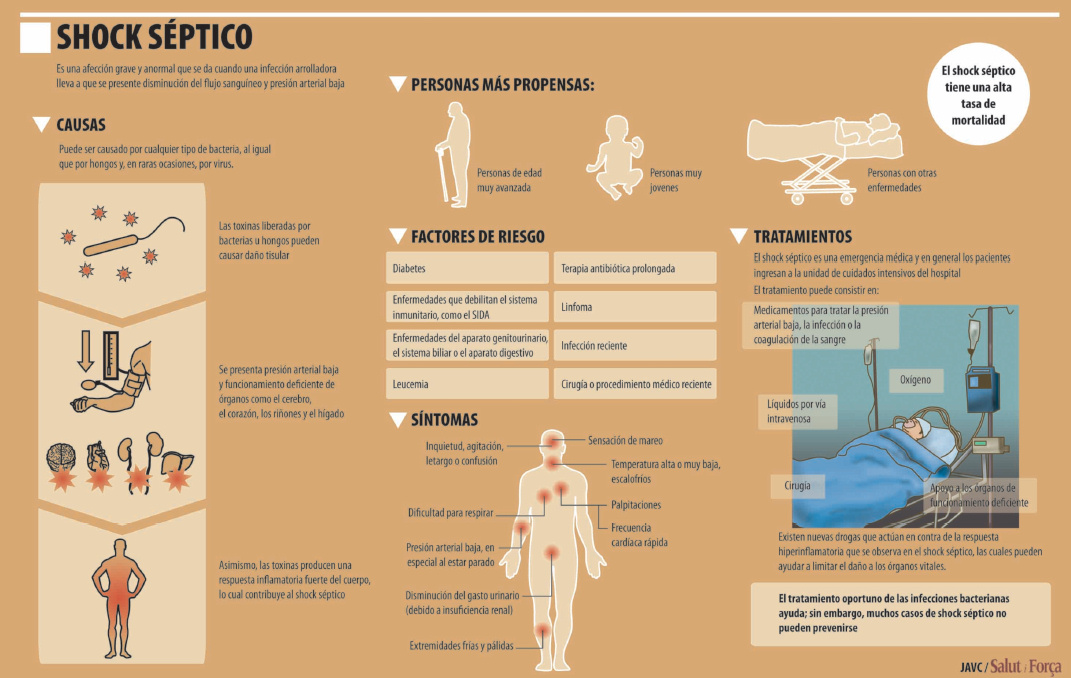
d) Shock séptico: Es una afección grave que ocurre cuando una infección en todo el cuerpo lleva a que se presente una hipotensión arterial peligrosa. Ocurre con frecuencia en las personas de edad muy avanzada y en las muy jóvenes. También, en personas que tienen un sistema inmunitario debilitado. El shock séptico puede ser causado por cualquier tipo de bacteria. Hongos y virus pueden también causar la afección. Las toxinas liberadas por bacterias u hongos pueden causar daño tisular, lo cual puede llevar a que se presente hipotensión arterial y funcionamiento deficiente de órganos.
Los factores de riesgo que predisponen al shock séptico incluyen:
- Diabetes
- Enfermedades del aparato genitourinario, el aparato biliar o el aparato digestivo
- Enfermedades que debilitan el sistema inmunitario, como el SIDA
- Sondas permanentes (vías intravenosas y sondas vesicales, al igual que stents de metal o de plástico usados para drenaje)
- Leucemia
- Uso prolongado de antibióticos
- Linfoma
- Infección reciente
- Cirugía o procedimiento médico reciente
- Uso reciente de esteroides
- Trasplante de órgano sólido o médula ósea
e) Shock neurógenico: Puede ser debido a un daño severo en el sistema nervioso central. El mecanismo es que una vez que se produzca el trauma, las funciones simpáticas del cuerpo se interrumpen, lo que podría conducir a la relajación de los vasos sanguíneos, disminuyendo así el flujo de sangre en todo el sistema causando la muerte celular y la insuficiencia de órganos.
El shock puede ser ocasionado por cualquier afección que reduzca el flujo de sangre, incluso:
- Problemas cardíacos (como ataque cardíaco o insuficiencia cardíaca)
- Reducción del volumen de la sangre (como con hemorragia profusa o deshidratación)
- Cambios en los vasos sanguíneos (como con una infección o una reacción alérgica grave)
- Ciertas medicinas que reducen significativamente la actividad cardíaca o la presión arterial
- Un shock está a menudo asociado con una hemorragia externa o interna profusa debido una lesión seria.
- Las lesiones en la columna vertebral también pueden causar shock.
- El síndrome del shock tóxico es un ejemplo de un tipo de shock debido a una infección.

Diagnostico del Shock.
Se realiza teniendo en cuenta la siguiente sintomatología, que es común a todas las formas de shock.
- Hipotensión arterial: En el adulto se considera hipotensión cuando la presión sistólica es menor a 90mm de Hg o la presión arterial media es menor de 60mmHg. En los hipertensos crónicos se considera hipotensión cuando la P.A. media está en 40mmHg por debajo de la cifra habitual, igualmente es importante la caída de la presión ortostática.
- Manifestaciones del shock como taquicardia, oliguria, piel fría y pegajosa en extremidades, pulsos periféricos débiles o ausentes, taquipnea.
- Antecedentes relacionados con cada uno de los tipos de shock.
- El estado mental puede estar normal o comprometido en los casos de mayor severidad: agitación, confusión y coma, debido a la perfusión deficiente al cerebro.

- Solicitar urgente atención médica.
- Examinar e las vías respiratorias, la respiración y la circulación de la persona. Comience a dar respiración boca a boca y RCP, de ser necesario.
- Aunque la persona sea capaz de respirar por sí sola, continuar verificando su frecuencia respiratoria al menos cada 5 minutos mientras llega la ayuda.
- Si la persona está consciente y NO presenta una lesión en la cabeza, pierna, cuello, o columna, colóquela en posición de shock (Acostarla boca arriba y levántarle las piernas unos 30 cm). No le levante la cabeza. Si al levantarle las piernas le causa dolor o daño potencial, déjela en posición horizontal.
- Administre los primeros auxilios apropiados para cualquier herida, lesión o enfermedad.
- Mantenga a la persona caliente y cómoda y aflójele la ropa estrecha.
- Si la persona vomita o esta babeando, gírele la cabeza hacia un lado para que no se ahogue. Haga esto siempre y cuando no haya sospecha de una lesión de columna. Si se sospecha una lesión de columna, en lugar de esto, hágala "girar como un tronco". Para hacer esto, mantenga el cuello, la cabeza y la espalda alineados y gire el cuerpo y la cabeza como una unidad.
- No le dé nada a la persona por vía oral, ni de comer o beber.
- No mueva a la persona si se sabe o sospecha de una lesión en la columna.
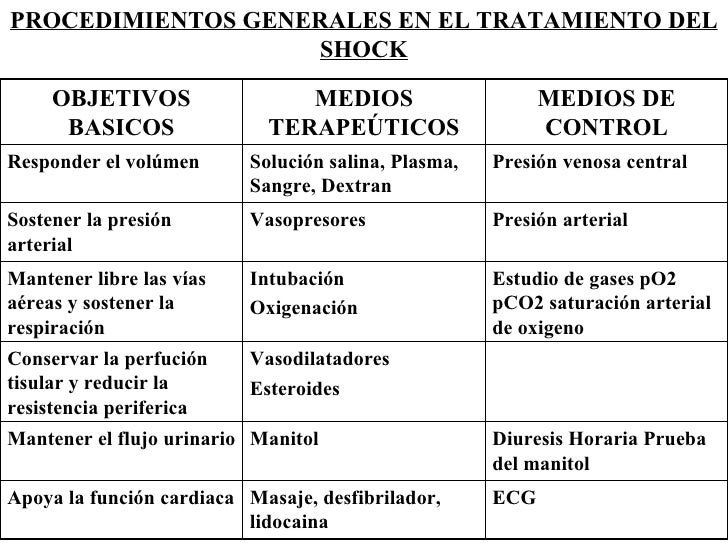
Tratamiento del Shock: Depende del tipo, etiología, duración y severidad del shock; en general debe tenerse en cuenta lo siguiente:
- Mantener en lo posible la perfusión a los órganos más vulnerables: Sistema nervioso central, corazón, pulmón, hígado y riñón.
- Mantener la Presión Arterial media en cifras no menores de 60mmHg.
- Corregir la hipoxemia mediante oxígenoterapia con ventilación adecuada y asistida si es necesario; corregir la anemia, mejorar el débito cardiaco. Las medidas específicas deben dirigirse para cada forma de shock.
- El reemplazo de volumen debe iniciarse perentoriamente, sobre todo en el shock hipovolémico. Es importante evaluar al paciente mediante el control de la Presión Venosa Central, incrementando gradualmente la administración de fluidos. El fluido a seleccionar depende mucho de la pérdida producida (sangre, plasma, agua, electrolitos). En general, si es necesario usar sangre, es preferible utilizar paquete de glóbulos rojos y solución salina isotónica.
El uso de coloides, que son soluciones de alto peso molecular, incrementan la presión oncótica del plasma mejorando el intercambio de fluidos del espacio intersticial al intravascular, pero debe tenerse presente que estas moléculas grandes pueden causar efectos adversos en las membranas capilares pulmonares del paciente en shock; complicando aún más la función de este órgano.
La administración de plasma puede ser beneficiosa porque actúa asimismo como expansor plasmático y puede mejorar algunos defectos de coagulación. Sin embargo su disponibilidad, costo y riesgos de infecciones lo limitan.
El Dextran (coloide polisacárido de alto peso molecular) es un buen expansor plasmático; sin embargo puede alterar la coagulación y además se han presentado reacciones anafilácticas, por lo que su utilización es infrecuente.
- Las drogas vasoactivas adrenérgicas, si bien es cierto juegan un rol importante en el tratamiento del shock, no deben ser consideradas como de primera opción. Son de gran utilidad en aquellos pacientes que mantienen la hipotensión a pesar del tratamiento de reposición de volumen y se ha descartado la causa obstructiva, o ésta ha sido corregida. Entre estas drogas tenemos:
La dopamina es una droga adrenérgica que mejora la presión arterial, incrementa el gasto cardiaco, mejora el flujo sanguíneo renal. Deben tenerse en cuenta sus efectos colaterales: arritmias ventriculares, náusea, vómitos, incremento de la demanda de oxígeno en el miocardio, etc.
La dobutamina, catecolamina sintética semejante a la dopamina que posee gran efecto inotrópico.
Los corticosteroides se utilizan en el shock con insuficiencia adrenal aguda.
- La administración de antibióticos debe ser utilizada en el shock séptico aun desconociendo el germen causante; de preferencia bactericidas de amplio espectro, que cubran aerobios y anaerobios y a dosis máxima recomendada. La vía endovenosa es de elección.
- Los diuréticos no deben ser utilizados antes de corregir el déficit de volumen o causas obstructivas. No se ha demostrado que reduzca la incidencia de IRA.
- La Remoción de Foco Infeccioso, mediante desbridación y drenaje de abscesos, retiro de catéteres contaminados, etc., son procedimientos fundamentales en el manejo del shock séptico.
Suscribirse a:
Entradas (Atom)
